Mithilfe von 3D-Drucktechniken entstehen Modelle von Kopfverletzungen. Mit ihnen können Chirurginnen und Chirurgen operative Zugänge und Techniken üben. Das erhöht die Überlebenschancen der Verletzten – zumal nicht immer ausgebildetes Personal vor Ort ist.
Juli 2021 – Gefechts- oder anschlagsbedingte Explosions- und Schussverletzungen des Hirnschädels gehen meist mit Notfalloperationen einher, um die oft umfassenden Verletzungen des Schädels zu behandeln. Das Verständnis der dreidimensionalen Beziehung von äußerer und intrakranieller Verletzung sowie Anatomie des Hirn- und Gesichtsschädels ist für die Planung der OP daher essentiell. Im Auslandseinsatz steht dem Personal häufig allenfalls zweidimensionale CT-Daten entlang definierter Achsen zur Verfügung. Die Projektion auf die räumlichen Gegebenheiten bei den Verletzten ist dabei eine schwierige Transferleistung, die es zu bewältigen gilt – und das unter den ohnehin besonderen Anforderungen von Auslandeinsätzen wie zum Beispiel in Afghanistan. Solche Operationen sind umso problematischer, als in den meisten derartigen Einsatzszenarien selten ausgebildete Neurochirurgen und -chirurginnen vorgesehen sind.
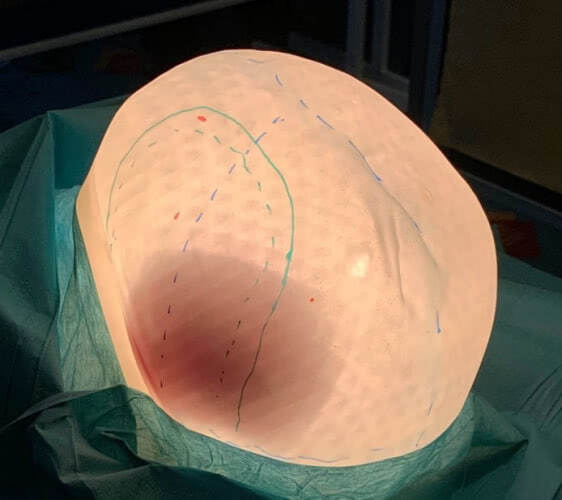
Modell nach Durchführung der Übung mit Markierungen für Schnitte (grün), Bohrungen (rot), Hilfslinien (blau). | Quelle: Bundeswehrkrankenhaus Westerstede
Realitätsgetreue Modelle erhöhen Überlebenschancen
Wissenschaftler und Wissenschaftlerinnen am Labor für Fertigungstechnik (LaFT) der Universität der Bundeswehr Hamburg und der Abteilung für Neurochirurgie des Bundeswehrkrankenhauses (BWK) Westerstede haben daher anatomisch exakte, haptisch wahrnehmbare Modelle entwickelt, die die operative Zugangsplanung und die räumliche Orientierung während der Operation vereinfachen sollen. Die Schädelmodelle werden dabei auf Basis von Computertomographie-Daten und des additiven Fertigungsverfahrens FFF gefertigt. Dabei wird die Geometrie der Schädel mit den darin bestehenden Verletzungen maßstabsgetreu abgebildet. Als Material wird Polylactideacid (PLA) verwendet, welches die Knochen und die Läsionen darstellen soll. Eine Latexhaube bildet die Kopfhaut ab. Ab 2022 wollen die Forschenden der WGP (Wissenschaftlichen Gesellschaft für Produktionstechnik) auch ein Modell der Hirnhaut samt Läsion entwickeln, welches sich mit einer blutänhlichen Flüssigkeit perfundieren lässt.
In einem Kursus am Bundeswehrkrankenhaus Westerstede üben Interessierte anhand dieser Modelle die wesentlichen diagnostischen und therapeutischen Fähigkeiten in der Notfallbehandlung von Schädel-Hirn-Traumata. Hierzu messen Neurochirurg:innen des Bundeswehrkrankenhaus Westerstedes, inwieweit das 3D-Druck-gestützte Training die Kompetenzen angehender Ärzte und Ärztinnen steigert. Grundlage hierfür ist ein lerntheoretisches Evaluationsverfahren (Objective Structured Assessment of Technical Skills, OSATS). Auf diese Weise können adäquate Trainingsanwendungen herausgearbeitet werden, wie zum Beispiel die Zugangsplanung und Entfernung von Läsionen bei Schädel-Hirn-Traumata.
Wichtigster Vorteil der neuen Lernmethode ist, dass dem oder der Operierenden sowohl die Simulationsmodelle als auch die dazugehörigen realistischen radiologischen Darstellungen vorliegen. Das wiederum macht die Simulation in ihrer Grundstruktur deutlich realistischer. Die Übung an künstlichen Modellen hat gegenüber der Übung an Kadavern und Tiermodellen überdies Kostenvorteile. Gegenüber der bislang in der Facharztausbildung üblichen überwachten Übung durch „learning by doing“ am Menschen hat sie zudem erhebliche medizinethische Vorteile, da die Auszubildenden bereits kompetenter in ihre ersten realen Operationen hineingehen und ihre ersten Schnitte und Bohrungen nicht direkt an den Verletzten ausführen müssen.
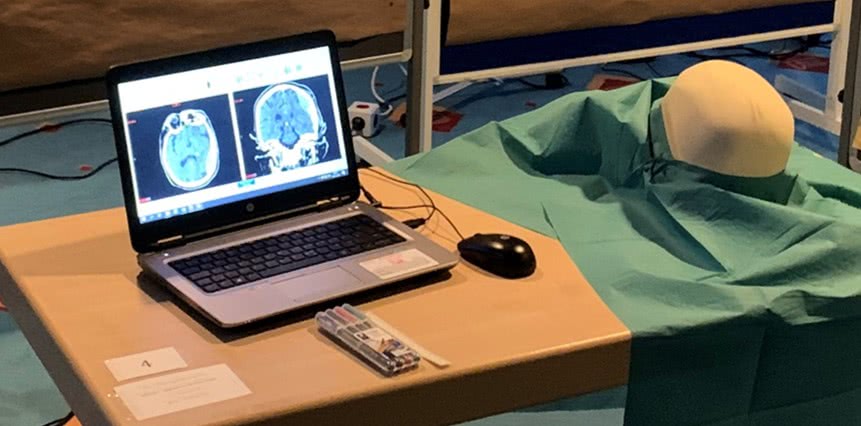
Beitragsbild: Beispielübungsplatz. CT Daten des Verletzten (links) mit maßstabsgetreuem 3D-Modell (rechts). Zur Markierung der Schnitte und Bohrungen werden Stifte verwendet. | Quelle: Bundeswehrkrankenhaus Westerstede
Förderer
Bundesministerium der Verteidigung (BMVg) Aktenzeichen SoFo 03K8-S-13 1922
Ansprechpartner
Laboratorium Fertigungstechnik (LaFT)
Helmut-Schmidt-Universität Hamburg
Prof. Jens Wulfsberg
Institutsleiter
Tel.: +49 40 6541-2720
E-Mail: Jens.wulfsberg@hsu-hh.de
Major d.R. Marc Fette
Tel. +49 4141 938-570
E-Mail: marc.fette@hsu-hh.de
Eugen Musienko
Tel. +49 40 040 6541-3923
E-Mail: eugen-musienko@hsu-hh.de
In Kooperation mit:

Downloads:
Beitragsbild: Beispielübungsplatz. CT Daten des Verletzten (links) mit maßstabsgetreuem 3D-Modell (rechts). Zur Markierung der Schnitte und Bohrungen werden Stifte verwendet. | Quelle: Bundeswehrkrankenhaus Westerstede
Bild 1: Modell nach Durchführung der Übung mit Markierungen für Schnitte (grün), Bohrungen (rot), Hilfslinien (blau). | Quelle: Bundeswehrkrankenhaus Westerstede
Fachseminar zur mechatronischen Funktionalisierung durch 3D-Druckverfahren
